Pourquoi les médicaments contre la démence fonctionnent-ils en laboratoire mais pas chez les humains
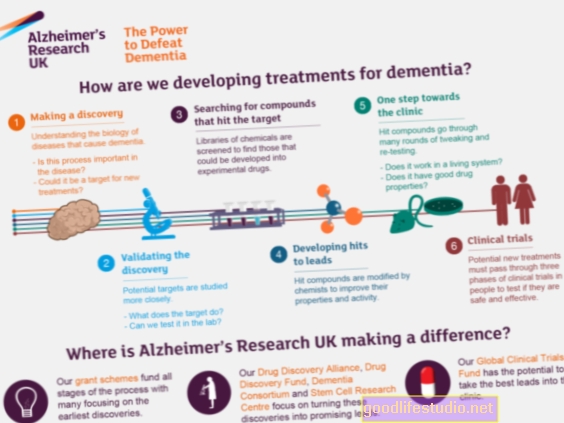
Dans une nouvelle étude, rapportée en ligne dans la revue Rapports sur les cellules souches, les chercheurs fournissent des indices intéressants sur les échecs.
Dans cet article, les experts suggèrent pourquoi les anti-inflammatoires non stéroïdiens (AINS) - qui ont traité avec succès les signes moléculaires de la maladie d'Alzheimer dans des modèles cellulaires et animaux - ont finalement échoué dans les études cliniques.
Ils ont découvert que bien que les composés agissent dans des lignées de cellules non neuronales généralement utilisées dans le criblage de médicaments pharmaceutiques, les neurones humains sont résistants à cette classe de médicaments.
«Les résultats de notre étude sont importants pour les futures approches de développement de médicaments, car ils impliquent que les études de dépistage et de validation des composés pourraient être beaucoup plus fiables si elles sont menées à l'aide du type de cellule humaine affectée par la maladie en question», a déclaré Oliver Brüstle, senior -auteur de l'étude avec son collègue Philipp Koch, MD
La maladie d’Alzheimer est la cause la plus fréquente de démence chez les personnes âgées, mais il n’existe actuellement aucun médicament efficace pour arrêter, ralentir ou prévenir la progression de la maladie.
La maladie d’Alzheimer se caractérise par l’accumulation de composés appelés peptides Aβ dans le cerveau, et on pense que ce processus entraîne une neurodégénérescence progressive et une démence.
Les peptides Aß42 plus longs ont tendance à s'agréger plus que les peptides Aß40 plus courts, et un rapport élevé de Aß42 à Aß40 est utilisé comme biomarqueur de la maladie d'Alzheimer.
On a constaté que les AINS limitaient le traitement de l'Aß, entraînant une diminution des rapports Aß42 / 40 dans plusieurs modèles cellulaires et animaux de la maladie.
Mais pour des raisons inconnues auparavant, ces médicaments n'ont pas réussi à retarder la progression de la maladie dans les essais cliniques de phase 2 et de phase 3.
Brüstle et Koch ont revisité cette énigme et pour la première fois directement testé l'efficacité des AINS dans les neurones humains.
Ils ont utilisé une approche de cellules souches induites, qui impliquait de prélever des cellules cutanées de patients atteints de la maladie d'Alzheimer, de reprogrammer ces cellules en cellules souches de type embryonnaire, puis de les convertir en neurones.
Ces neurones ont montré des rapports Aß42 / Aß40 élevés, qui n'ont pas répondu à des concentrations thérapeutiquement pertinentes d'AINS.
En revanche, les lignées cellulaires non neuronales couramment utilisées généralement utilisées dans le dépistage des médicaments ont répondu fortement, suggérant ainsi à tort l'efficacité des médicaments.
«Les résultats soulignent l'importance de tester des composés directement dans des cellules humaines authentiques», a déclaré le Dr Jerome Mertens, auteur principal de l'étude.
«Jusqu'à récemment, il était difficile d'obtenir des neurones humains natifs pour des tests de dépistage de drogues dans le domaine des maladies neurodégénératives.
Avec les progrès récents de la technologie des cellules souches, il est devenu possible de générer un nombre pratiquement illimité de neurones humains à partir de patients individuels », déclare Brüstle.
«Nous espérons que nos découvertes favoriseront l'utilisation de neurones dérivés de cellules souches pour le dépistage de médicaments dans le domaine des troubles neurologiques.»
Source: Cell Press


.jpg)