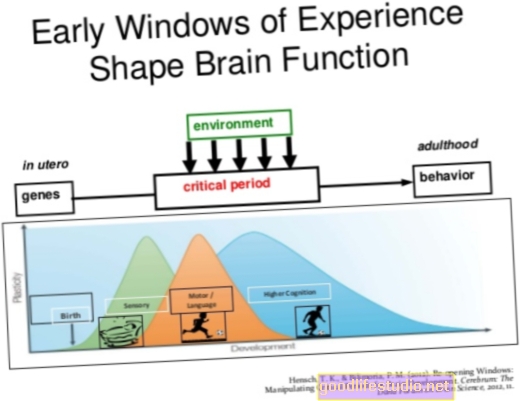
Comment se préparer à la chirurgie de la scoliose
Conseil de préparation à la chirurgie de la scoliose n ° 1: Parlez au chirurgien
Le chirurgien de la colonne vertébrale, y compris son personnel, guidera le patient tout au long du processus de préparation à la chirurgie de la scoliose. Par exemple, le patient devra obtenir une «autorisation médicale» de son médecin de soins primaires ou de son pédiatre. Ceci est requis par l'hôpital pour admettre le patient en chirurgie.
- La plupart des patients sont autorisés à faire de l'exercice avec «tolérance». Le conditionnement préopératoire aidera à accélérer la récupération postopératoire.
- Les patients qui fument doivent arrêter car le tabagisme interfère avec la fusion et augmente les risques associés à l'anesthésie.
- Le patient est invité à donner son propre sang (autologue) ou à faire faire un don aux membres de sa famille en son nom (désigné par le donneur) dans de nombreux cas. Votre chirurgien pourra répondre à la question du nombre d'unités à donner. Dans une certaine mesure, la décision appartient au patient / à la famille et correspond au montant d'assurance que vous souhaitez avoir pour minimiser le besoin de transfusion de sang de la banque de sang.

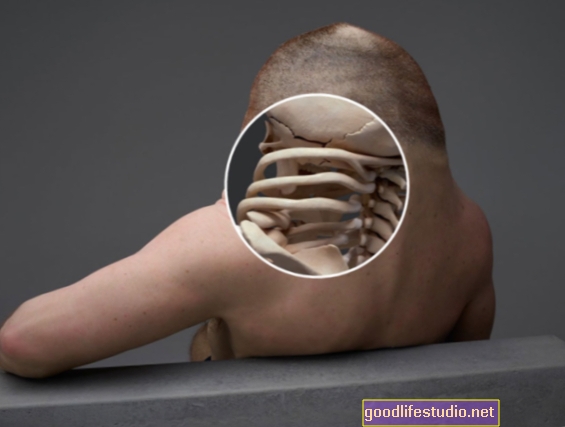
Un test préopératoire important est un électrocardiogramme pour aider à déterminer votre santé cardiaque. Source de la photo: 123RF.com.
Conseil de préparation à la chirurgie de la scoliose n ° 2: comprendre les tests que vous aurez avant la chirurgie
Votre chirurgien de la colonne vertébrale déterminera les tests nécessaires. Voici quelques tests courants commandés avant la chirurgie de la scoliose. Assurez-vous de comprendre quels tests vous allez subir et pourquoi ils sont effectués.
Radiographies: PA (postérieur-antérieur, arrière-avant), latéral (latéral), des radiographies en flexion sont presque toujours nécessaires. Certains patients atteints de cyphose auront besoin de vues d'hyperextension (par exemple, étendu vers l'arrière).
IRM: La plupart des patients adultes ont besoin d'une IRM pour que le chirurgien puisse visualiser les disques lombaires (bas du dos). Les patients atteints de scoliose congénitale de moins de 10 ans, de courbes inhabituelles, d'aggravation rapide de la courbure, de lombalgies sévères, de neurofibromatose (tumeurs nerveuses) ou d'autres tumeurs sont envoyés pour une IRM.
Myélogramme et tomodensitométrie: ces tests en disent long sur les nerfs, la moelle épinière et les os du patient à l'aide de colorant pour décrire les structures nerveuses.
Échographie rénale: les patients atteints de scoliose congénitale ont jusqu'à 25-30% d'incidence d'anomalies rénales ou urologiques. Il est important de vérifier la fonction rénale avant la chirurgie.
Échocardiogramme: Ce test utilise des ultrasons pour examiner le cœur. Il est nécessaire chez les patients atteints de scoliose congénitale (jusqu'à 10% de ces patients ont des anomalies cardiaques congénitales), ceux atteints du syndrome de Marfan (maladie du tissu conjonctif) et les patients ayant des antécédents de maladie cardiaque.
Autres tests: Certains patients auront besoin d'une évaluation ophtalmologique. Plus précisément, les patients atteints du syndrome de Marfan ont besoin d'un examen à la lampe à fente pour examiner l'intérieur des yeux dans lequel des anomalies du cristallin peuvent être trouvées sous le grossissement. Des tests génétiques peuvent être nécessaires pour les patients atteints d'autres syndromes. Le médecin ou le pédiatre de soins primaires du patient peut également commander des tests.
Conseil de préparation à la chirurgie de la scoliose n ° 3: connaître les risques chirurgicaux
Une partie de la préparation à la chirurgie de la scoliose consiste à être conscient des risques liés à la chirurgie. Ce sujet est abordé non pas pour effrayer, mais pour fournir des informations sur les risques potentiels de la chirurgie. Gardez à l'esprit que la majorité des patients qui subissent une intervention chirurgicale le font sans complications graves.
Plusieurs problèmes potentiels sont décrits ci-dessous.
Risque neurologique: Le risque de blessure à la moelle épinière ou aux nerfs est très faible; moins de 0, 5% dans la plupart des cas. Ce risque est minimisé en utilisant la surveillance de la moelle épinière pendant la chirurgie. Un spécialiste observe en continu les signaux électriques dans la moelle épinière et les nerfs pendant la chirurgie et signale les changements au chirurgien. La surveillance de la moelle épinière permet également au chirurgien d'évaluer dans quelle mesure la correction de la courbure est sûre. Les voies sensorielles et motrices (mouvement) de la moelle épinière sont surveillées de sorte qu'une image complète soit disponible presque instantanément pour le chirurgien.
Saignement: Le saignement se produit pendant toutes les interventions chirurgicales majeures. Cependant, les saignements sont réduits au minimum par une technique chirurgicale minutieuse et une anesthésie hypotensive (technique d'anesthésie à basse pression sanguine). La pression artérielle est abaissée mais maintenue dans une plage sûre pour le patient. L'économiseur de cellules est utilisé pour collecter le sang dans le champ opératoire, le filtrer et le laver, puis le retourner immédiatement au patient. Si le patient donne du sang avant la chirurgie, il est peu probable qu'il reçoive une transfusion sanguine de la banque de sang communautaire dans la plupart des cas.
Infection : le risque d'infection d'une plaie est faible. Des antibiotiques sont administrés avant, pendant et après la chirurgie pour minimiser ce risque. Si une infection se développe, elle pourrait nécessiter une intervention chirurgicale pour nettoyer la plaie suivie d'une période d'antibiotiques administrés par voie intraveineuse et / ou orale.
Problèmes d'instrumentation: le risque qu'un implant se desserre ou se casse est faible. Si un tel problème se développait, une procédure relativement petite pourrait être effectuée pour réviser l'instrumentation.
Caillots sanguins: les caillots sanguins sont rares après une chirurgie de la colonne vertébrale. Le problème des caillots sanguins est leur potentiel à se déloger et à se déplacer vers les poumons, bloquant l'oxygénation normale de la circulation sanguine. Des bas spéciaux (bas TED, dissuasion thrombo-embolique) et des enveloppes de compression sont portés par le patient à l'hôpital pour réduire le risque. Mobiliser le patient hors du lit et lui faire exercer ses jambes au lit et à l'extérieur réduit également ce risque.
Complications d'anesthésie: L'anesthésiste parle au patient de son risque personnel le jour de la chirurgie. Si le patient a une condition médicale importante, il rencontrera l'anesthésiste avant la date de la chirurgie.